La trombofilia (chiamata a volte ipercoagulabilità o stato protrombotico) è un'anomalia della coagulazione del sangue che aumenta il rischio di trombosi. Questo tipo di anomalia può essere riscontrato in circa il 50% delle persone che hanno avuto un episodio di trombosi (come la trombosi venosa profonda nelle gambe) non provocato da altre cause. Una parte significativa della popolazione è affetta da questa anomalia diagnosticabile ma la maggior parte di questi sviluppa la trombosi solo in presenza di altri fattori di rischio.
Non esiste un trattamento specifico per la maggior parte dei trombofiliaci ma il verificarsi di episodi ricorrenti di trombosi può essere un'indicazione per prescrivere una terapia anticoagulante di lungo termine. La forma principale di trombofilia, la deficienza di antitrombina, fu identificata nel 1965 mentre le anomalie più comuni (incluso il fattore V di Leiden) furono descritte negli anni novanta.
Sintomi
Le condizioni più comuni associate alla trombofilia sono la flebotrombosi e l'embolia polmonare (EP) spesso definite collettivamente come tromboembolia venosa. La trombosi venosa profonda si manifesta solitamente nelle gambe con dolore, gonfiore ed arrossamento dell'arto. Può comportare una condizione di gonfiore e pesantezza a causa dei danni alle valvole nelle vene.[1] Il coaugulo potrebbe staccarsi e spostarsi (embolia) nelle arterie polmonari. In base alla dimensione ad alla posizione del coagulo, questa si manifesta condispnea, dolore al torace, palpitazioni e può avere come complicanze shock ed arresto cardiaco.[2][3]
La trombosi venosa può manifestarsi in vari distretti del corpo: nelle vene cerebrali, nel fegato (trombosi della vena porta e trombosi della vena epatica), nella vena del mesentere, nel renee nelle vene delle braccia. Non è ancora chiaro se la trombofilia aumenta il rischio ditrombosi arteriosa (che è una delle cause di infarto miocardico).
La trombofilia è stata collegata a casi di aborto spontaneo ripetuto e ad altre complicanze della gravidanza come una ridotta crescita fetale, morte fetale, preeclampsia e l'abruptio placentae.
La deficienza da proteina C nel neonato può causare la purpura fulminans, un grave disturbo della coagulazione, che porta alla morte dei tessuti ed a emorragie nella pelle ed in altri organi. Questa condizione è stata riportata anche negli adulti. La deficienza di proteina C eproteina S è stata associata anche ad un aumento della necrosi della pelle o all'inizio di trattamenti anticoagulanti col warfarin od altri farmaci simili.
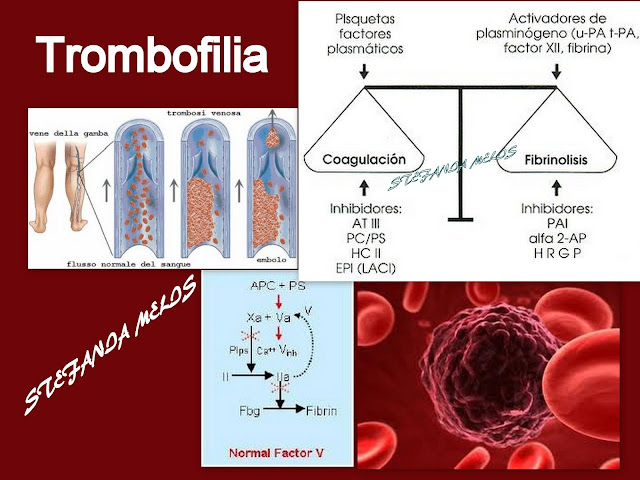
CAUSE
La trombofilia può essere congenita od acquisita. La trombofilia congenita si riferisce a quella presente fin dalla nascita (usualmente ereditaria, nel cui caso si parla di "trombofilia ereditaria") che aumenta la tendenza a sviluppare trombosi. Si parla di trombofilia acquisita nel caso in cui si manifesta nel corso della vita.
Trombofilia congenita
I tipi più comuni di trombofilia congenita sono quelli che insorgono come risultato della sovrattività dei fattori di coagulazione. Sono relativamente poco gravi e quindi sono classificati come difetti di "tipo II". I più comuni sono il fattore V di Leiden (una mutazione del gene F5 alla posizione 1961) ed una mutazione nel gene della protrombina (alla posizione 20210 del gene nella 5' UTR.
Le rare forme di trombofilia congenita sono solitamente causate da una deficienza di anticoagulanti. Esse sono classificate come "tipo I" e sono più gravi in quanto sono causa più frequente di trombosi. Le principali sono il deficit di antitrombina III, il deficit di proteina Ce el deficit di proteina S.[9][10] Trombofilie mediamente rare sono la mutazione del fattore XIII[10] e la disfibrinogemia familiare (una anomalia del fibrinogeno).[. Non è chiaro se i disordini congeniti della fibrinolisi (il sistema che distrugge i coaguli) aumentino il rischio di trombosi. La deficienza congenita del plasminogeno, per esempio può causare problemi oculari ed in altri organi ma il collegamento con la trombosi è meno certo.
Il gruppo sanguigno determina un diverso rischio di trombosi. Gli individui con il sangue diverso dal gruppo 0 hanno un rischio relativo da due a quattro volte superiore. Gli individui con sangue del gruppo 0 hanno un livello più basso del fattore di von Willebrand e del fattore VIII che conferisce una protezione dalla trombosi.
Trombofilia acquisita
Vi sono numerose condizioni acquisite che possono aumentare il rischio di trombosi. Un esempio è la sindrome da anticorpi antifosfolipidi, che è causata dall'azione dagli anticorpi sui costituenti della membrana cellulare, in particolare l'anticoagulante lupico (scoperto inizialmente nelle persone ammalate di lupus eritematoso sistemico ma spesso presente in persone non affette dalla malattia), gli anticorpi anti-cardiolipina e anticorpi anti-β2-gycoprotein 1; pertanto spesso è considerata una malattia autoimmune. In alcuni casi, la sindrome antifosfolipidica può causare sia trombosi venosa che arteriosa. È spesso fortemente associata con l'infarto e può causare un'altra serie di sintomi (come il livedo reticularis della pelle e l'emicrania).
La trombocitopenia indotta da eparina (TIE) è causata da una reazione del sistema immunitario contro il farmaco anticoagulante eparina(o suoi derivati). Poiché è associata ad una conta delle piastrine bassa, la TIE è fortemente associata col rischio di trombosi venosa ed arteriosa. L'emoglobinuria parossistica notturna (EPN) è una rara condizione causata da un'alterazione acquisita del gene PIGAche gioca un ruolo nella protezione delle cellule sanguigne dal sistema complementare. L'EPN aumenta il rischio della trombosi venosa ma è associata anche con l'anemia emolitica (anemia risultante dalla distruzione dei globuli rossi). Sia la TIE che l'EPN richiedono un trattamento specifico.
Le condizioni ematologiche associate con un flusso sanguigno lento possono aumentare il rischio di trombosi. Per esempio l'anemia drepanocitica (causata da una mutazione nell'emoglobina è vista come un fattore protrombotico indotto dalla portata ridotta. Analogamente le sindromi mieloproliferative, nelle quali il midollo osseo produce troppi globuli rossi, predispongono alla trombosi, in particolare la policitemia vera (eccesso di globuli rossi) e la trombocitosi essenziale (eccesso di piastrine). Queste condizioni solitamente richiedono un trattamento specifico quando vengono identificate.
Il cancro, in particolare in caso di metastasi, costituisce un fattore di rischio per la trombosi.[2][10] Sono stati proposti numerosi meccanismi di azione come l'attivazione del sistema di coagulazione da parte delle cellule cancerose o la secrezione di sostanze coagulanti. Inoltre, alcuni trattamenti anticancro (come l'uso del catetere venoso centrale per la chemioterapia) possono aumentare ulteriormente il rischio di trombosi.
La sindrome nefrosica, nella quale le proteine contenute nel sangue vengono rilasciate nelle urine a causa di problemi renali, può predisporre alla trombosi; questo accade soprattutto nei casi più gravi (indicati da livelli dell'albumina nel sangue minori di 25 g/l) e se la sindrome è causata dalla glomerulonefrite membranosa. La malattia di Crohn e la colite ulcerosa predispongono alla trombosi, soprattutto quando la malattia è attiva. Sono stati proposti vari meccanismi di azione.
La gravidanza è associata con un rischio aumentato di trombosi. Probabilmente deriva da un aumento fisiologico della coagulabilità in gravidanza che protegge dalle emorragie postparto.
L'ormone femminile estrogeno, quando usato combinato nella pillola anticoncezionale e nella terapia ormonale sostitutiva nellamenopausa, è stato associato con un aumento di rischio di trombosi venosa da due a sei volte. Il rischio dipende dal tipo di ormone utilizzato, dalla dose di estrogeno e dalla presenza di altri fattori trombofilici. La causa è stata attribuita a vari meccanismi, come la deficienza di proteina S e del tissue factor pathway inhibitor.
L'obesità è stata considerata a lungo come un fattore di rischio per la trombosi venosa. Secondo numerosi studi, il rischio raddoppia, particolarmente in combinazione con l'uso di contraccettivi orali o successivamente agli interventi chirurgici. Nei soggetti obesi, sono state descritte varie anomalie nella coagulazione. Il plasminogen activator inhibitor-1 (PAI-1), un inibitore della fibrinolisi, è presente con alti livelli nelle persone obese. I soggetti obesi presentano un grande numero di microvescicole circolanti (frammenti di cellule danneggiate) che comporta problemi a livelli del tessuto. Può aumentare l'aggregazione delle piastrine e vi sono alti livelli di proteine della coagulazione come il fattore di von Willebrand, il fibrinogeno, il fattore VII e il fattore VIII. L'obesità può anche accrescere il rischio che si ripetano gli episodi di trombosi.
Origine incerta
Numerose condizioni sono state associate con la trombosi venosa che possono essere sia di origine genetica che acquisite. Tra queste vi sono i livelli elevati del fattore VIII, fattore IX, fattore XI, fibrinogeno e la Carbossipeptidasi B2 e livelli bassi del tissue factor pathway inhibitor. La resistenza alla proteina C attivata che non è attribuibile a mutazioni del fattore V è probabilmente causata da altri fattori e rimane un fattore di rischio per la trombosi.
Esiste un'associazione tra i livelli nel sangue dell'omocisteina e la trombosi, anche se non è presente in tutti gli studi. I livelli di omocisteina sono determinati da mutazioni nei geni della MTHFR e della CBS ma anche dai livelli di acido folico, vitamina B6 e vitamina B12 che dipendono dalla dieta.
info di @wikipedia